より詳細に検査を行い、より丁寧にご説明をし、ひとりひとりに合わせた治療を行います。
当クリニックの緑内障専門診療について
眼圧
緑内障の目の眼圧は、値がばらつくと言われています。治療の目標となる眼圧を設定するため、無治療の方は治療をしない状態で複数回眼圧を測ります。
また、眼圧測定における誤差を考慮し、補正眼圧を測定可能な検査機器を導入して総合的に眼圧を判断します。
検査と診断
眼底検査は視神経を中心に、詳細に観察します。視神経乳頭陥凹の拡大のみが緑内障の所見ではありません。複数ある所見の有無を判断します。光干渉断層計(OCT)での緑内障判断は、全てが正解ではありません。ほかの病気との鑑別、視神経低形成などの非典型例も見分けます。
また、動的視野検査を導入しています。広範囲に視野異常のある方や、自動視野計での測定が難しい方、視力の低下が著しい方も検査可能です。視野は複数回行った後、状態を判断します。
治療方針
点眼治療の最初は片眼のみ行い(片眼トライアル)、点眼の効果を判定します。
眼圧の変動・視野異常のパターン・緑内障の危険因子・患者様のライフスタイルなどを総合的に判断し、点眼薬を選択します。
私は、全ての緑内障点眼薬に対して使用経験があり、眼圧下降効果や副作用を熟知しております。経験や知識を交え、患者様ひとりひとりの特性を考え治療します。
安心して通院を継続していだだけるよう、病状の説明や今後の治療プランについて丁寧にご説明いたします。どうぞよろしくお願い申し上げます。
経過観察
緑内障の経過観察は、眼圧と視野だけではありません。
- 視力検査および屈折検査
眼科では一般的に行われる検査ですが、緑内障の経過観察にどう関係するのでしょうか?
- 中心もしくは中心付近の視野障害がある際、視力が低下します。視野検査でも、通常の検査プログラムでは中心付近の感度低下を検出できない可能性があります。そんな時、視力の低下が悪化のサインとして重要になります。
- 近視の悪化は、緑内障の悪化を招きます。近視は緑内障発症の危険因子だけではなく、緑内障悪化の危険因子でもあります。特に強度近視の方は一生ずっと近視が悪化しますので、視力や屈折検査で悪化を予測することも可能です。
- 視野の悪化が認められた際、視力も低下していると他の疾患による視野悪化の可能性を考えることができます。例えば白内障により視力低下していれば視界不良となり、視野所見も悪化します。
- 緑内障点眼治療の副作用として、角膜障害があります。角膜の表面が荒れると、裸眼だけではなく矯正視力も低下することがあります。
- 眼圧検査 緑内障の診断および経過観察として、昔から重要な検査です。血圧と一緒で毎日測定してもいいと思うくらい重要ですが、毎日来院するのは不可能です。家庭用眼圧測定器も存在しますが、扱いや判断が難しい機器となりますので当院では用いておりません。
- OCT(Optical Coherence Tomography)光干渉断層計 眼底三次元画像解析装置であるOCTは、簡易的に視神経の厚みを測定することにより緑内障の早期発見に役立つだけではなく、経過観察にも極めて重要な役割を果たします。経過観察中に、視野は変化ないにも関わらずOCT所見の悪化を認めることがあります。
- 眼底写真 人間ドックや健診における視神経乳頭陥凹拡大所見など、緑内障の早期発見に重要な眼底写真ですが、経過観察としても重要な検査となります。緑内障の悪化因子の1つに「視神経乳頭出血」があります。出血は経過中に偶然出現し、自覚症状として全く現れません。さらに、わずかな出血だと診察しても確認できないことがあります。眼底写真をデジタル撮影することにより画像を拡大し、わずかな出血の有無を確認します。
- 視野検査
いろいろな緑内障検査機器が登場していますが、やはり視野検査は昔も今も重要です。経過観察において、治療方針を継続もしくは変更する一番の判断基準になります。検査精度は向上し測定時間も短くなってきましたが、短時間で終わる検査プログラムだと結果がばらつくので注意が必要です。
経過観察の大まかなポイントをお示ししました。検査によって目が痛くなる・見えなくなるなど、皆様に苦痛を与えるような検査機器ではありませんので、安心して検査をお受けいただければと思います。その他詳細は、診察時にご説明いたします。
※院長診察ご希望の方は、受付時にお伝え下さい。
レーシック(LASIK)と緑内障
近視が強いと日常で不自由な事が多く、若い頃にLASIKを行ったという方も多いと思います。今、そういう方が中高年になり、ある病気に直面しています。それは、「緑内障」です。
近視の方は緑内障になりやすいです
LASIK後で裸眼視力が上がっても、近視の目である本質は変わっていません。近視は、緑内障の発症・進行に関わるリスクの1つと言われています。目の軸(眼軸)が伸びることで近視が進みますが、その際に目の奥の視神経が曲がったり締め付けられ、緑内障性の視神経障害・視野異常をおこします。近視の強いいわゆる病的近視の目では一生眼軸は伸び続け、伸びると緑内障は悪化し続けます。
強度近視の方が緑内障になる可能性は、近視のない方の約14倍と言われています。加齢と共に、さらに緑内障のリスクも上がります。近視を伴った緑内障の方は、早期のうちから中心部分の視野異常を自覚する場合があり、進行すると文字が読めないなど日常生活に支障をきたしてしまいます。
LASIKを行った頃に、本当は緑内障を患っていたにも関わらず
スルーされてしまう理由
緑内障を発見し説明をした後、患者様から「私って以前から緑内障があったのですか?」とよく訊ねられます。日本では眼圧が高くない、いわゆる「正常眼圧緑内障」が多くみられます。眼圧が高くないという事はどういう事かというと、悪化スピードが遅いということを示しています。早期視野異常を発見した場合、少なくとも5~10年前には緑内障の傾向であった可能性があります。
LASIKを行った頃、本当は緑内障を患っていたにも関わらずなぜ発見に至らなかったのでしょうか?それには以下の事が考えられます。
- 近視の目の視神経乳頭形状は多種多様で、さらに神経線維層欠損も分かりづらく、緑内障かどうかの判断が難しい(視神経乳頭陥凹拡大だけが緑内障を疑う所見ではありません)。
- 緑内障の発見に欠かせない機器となっている三次元画像解析(OCT)は、ひと昔前は技術開発がされておらず、緑内障の判定が分かりにくかった。
- 視野検査結果より「異常なし」と診断されてしまう場合がある(検査結果のミスジャッジ)。
よって、近視の方が緑内障になっているかどうかを知るには、緑内障専門の医師の診察が必要なのです。
緑内障の観点からみる、LASIK後の注意点
-
眼科を受診しなくなることによる、緑内障発見の遅れ
LASIKを行う前は、視力低下やコンタクトレンズ定期検査などで眼科を受診していますので、どこかのタイミングで緑内障を発見できる可能性があります。しかし、LASIK後は裸眼視力が上がるので眼科の受診をしなくなってしまい、緑内障を患っていても発見が遅れてしまいます。実際、LASIK後にたまたま他の症状がきっかけで眼科を受診し、偶然緑内障を発見という場合がほとんどです。
ちなみにこの現象は、ハードコンタクトレンズ装用の方にも当てはまります。ハードコンタクトレンズは長持ちしますので、定期検査をと言われていても眼科の受診をしなくなる場合があります。近視の悪化やレンズの汚れでもないと交換しない方も多く、中には5年くらい定期検査をされていない方もいらっしゃいます。
緑内障における視野欠損は、中期にならないと異常を自覚しません。よって早期の段階で発見するには、眼科を受診し検査をしないと分からないのです。
-
角膜が薄くなることによる、緑内障発見の遅れと経過観察困難
LASIKは角膜実質にレーザーを照射する手術で、照射によって凸レンズである角膜の厚みが薄くなることで屈折力が下がり、遠くにピントが合いやすくなるというものです。裸眼視力が向上するメリットがある一方、角膜が薄くなると眼圧測定法の原理により眼圧値が低く出てしまうというデメリットもあります。
- 本当なら眼圧が高い人が、健診や人間ドックで「正常値判定」に。 LASIK後に健診や人間ドックで眼圧を測定した際、本当なら眼圧が高い方も値が低く出てしまい、眼圧値が異常判定にならないという現象が起こります。通常の眼圧測定機器では、LASIK後の眼圧値は4~6 mmHg程度低めに測定されてしまうのです。これでは、何のための健診・ドックか分かりません。
- 眼圧が低めに出ると、緑内障の治療や経過観察に影響が出ます。 緑内障で唯一エビデンスのある治療は、眼圧を下げる事です。LASIK後の目の場合、通常の眼圧測定機器を用いた眼圧値がそもそも低めに出てしまうので、点眼治療の効果判定が分からなくなってしまいます。
他の眼科で点眼治療後、当院にお越しいただいた方のお話を伺いますと、「眼圧が低いから治療法がない」と言われ、眼圧下降効果の弱い点眼を処方されているケースもございます。
-
角膜の厚みに対応した
眼圧測定機器(TONOREFⅢ)
当クリニックでは、LASIK後のような角膜の厚みが薄くなった目に対応した眼圧測定機器(TONOREFⅢ)を用い、より正確な眼圧値(補正眼圧値)が測定できます。眼圧値は、緑内障の診断および経過観察において大変重要です。この補正眼圧値を用いることにより、LASIKを行った緑内障眼の経過観察を的確に行っていきます。
LASIK後も、眼科を受診しましょう
裸眼視力の低下や老眼・ドライアイの悪化など、LASIK後に気になっている症状はございませんか?どんなきっかけでもいいのでまずは眼科を受診し、目を診てもらいましょう。さらにその際、緑内障検査も併せて受けていただくことをお勧めします。緑内障は早期発見・早期治療が大事な病気です。LASIK後であっても近視の目だという事を、ご理解いただければ幸いです。
緑内障
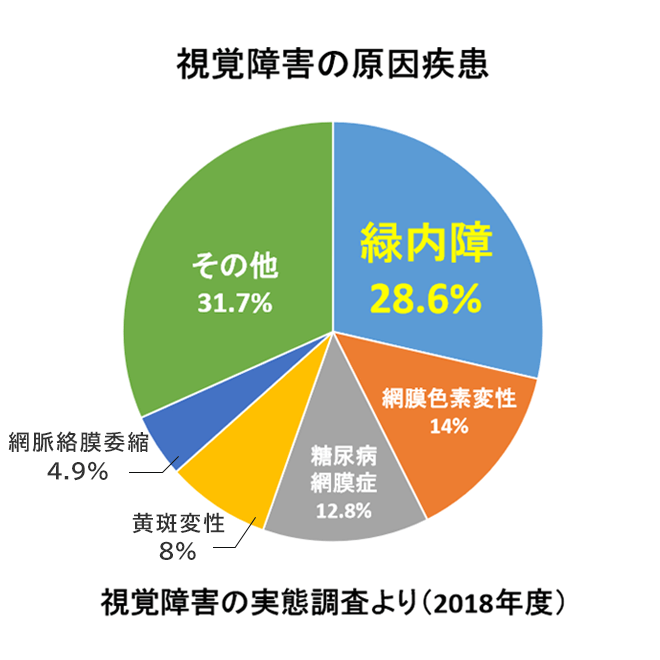
緑内障は、ものを見るための神経(視神経)が障害されて、視野異常をきたす病気です。
視覚障害の原因第1位であり、10年前の調査結果と比べ増加しており、今後も増加傾向にあると考えられています。
増加傾向と考えられる主な理由
- 超高齢化社会
視神経は再生しないため、緑内障は加齢により悪化します。 - 初期の段階では全く気づかない
最初は中心より周辺に視野異常が出るので、初期段階では自覚がありません。症状が出た時は既に病気が進んでいます。調査によると、日本での緑内障の未発見率は何と9割という、先進国の中でも最低ランクの数字です。 - 近視の人の増加
スマホ・タブレット・パソコン・ゲームなどの近方視にて、近視が悪化します。近視は緑内障の危険因子であり、現代社会に大きく関係しています。
原因:実は未だに不明のままです。
眼圧上昇・血流障害・遺伝など、様々な原因により視神経が障害され、視野異常をきたす緑内障。唯一確証のある治療は眼圧下降と言われていますが、そもそもはっきりした原因はないので、原因に対しての治療ができません。
分類
多いのは「原発緑内障」です。
「慢性タイプ」は近視の強い方がかかりやすく、「急性タイプ」は遠視の強い方がかかりやすいです。
- 1.原発緑内障
-
- 開放隅角緑内障
「慢性タイプ:慢性的に視野が欠ける」
目の中の水の出口(隅角)の奥が目詰まりをおこして眼圧が上昇するもの(原発開放隅角緑内障)もあれば、通常では緑内障にならない正常眼圧でも視野が欠けるもの(正常眼圧緑内障)もあります。日本人は正常眼圧緑内障が多いです。 - 閉塞隅角緑内障とその仲間
「急性タイプ:急に眼圧が上がる」
隅角が狭くなり、さらに閉塞してしまうと眼圧が急上昇し、視野が欠けます(原発閉塞隅角緑内障)。多いのが「原発閉塞隅角症疑い」と言い、隅角が閉塞しそうな状態で自覚症状がないまま日常生活を過ごしている方のことを指します。治療をしないと風邪薬・胃薬・睡眠薬などが使えないタイプの緑内障で、発作を起こすと救急車を呼ぶこともあります。
- 開放隅角緑内障
「慢性タイプ:慢性的に視野が欠ける」
- 2.続発緑内障
- 他の病気や薬が原因となって眼圧が上がる緑内障です。
- 3.小児緑内障
- 小児期に発症した病気による緑内障です。
症状:緑内障は気づきにくい病気です。
視野が狭くなり、見えない場所が出現します。普段両目で見ているので気づかず、下図の中期異常くらいで自覚する方が多いです。視野異常は元に戻らないため、生活に支障が出る病期まで悪化させないことが重要です。
また急性タイプでは、軽度の状態では少しかすむ・眼痛・頭痛など眼精疲労の症状と同じことが多く、発作を起こしてしまうと激しい眼痛・頭痛・吐き気・視力低下を認めます。

正常視野

早期異常

中期異常

後期異常
検査:複数の検査を行い、診断・治療を行います。
細隙灯顕微鏡検査・隅角検査
特に隅角の広さ・炎症の有無などをチェックし緑内障のタイプを決めます。
眼圧検査
目の中は、水により眼圧を保っています。眼圧を測定し、治療・経過観察を行います。
目に空気を当てて測る非接触型眼圧計と、チップを当てて測る圧平眼圧計があります。非接触型眼圧計は数値が変動しやすいので、変動を補正した機器で測定する事が重要です。圧平眼圧計は精密に眼圧測定ができますが、点眼麻酔・角膜染色・チップの角膜への接触が必要になります。-

非接触型眼圧計
圧平眼圧計:
細隙灯顕微鏡に設置
画像解析検査(三次元画像解析装置:OCT)
視野に異常が出る頃には、実は既に20%の視神経が障害を受けています。
OCTは視神経乳頭や神経線維の厚みを画像解析することにより、視神経の障害を詳細に数値化します。技術進歩により、今まで難しかった視野に異常が出る前の段階での「極早期の緑内障」を発見できるようになりました。
視野に異常がなく「緑内障の疑い」と言われていた方は、OCTを用いると「緑内障」として検出できる可能性があります。
OCTは、緑内障の診断・治療方針の決定・経過観察に極めて重要な検査機器です。-
 OCT
OCT
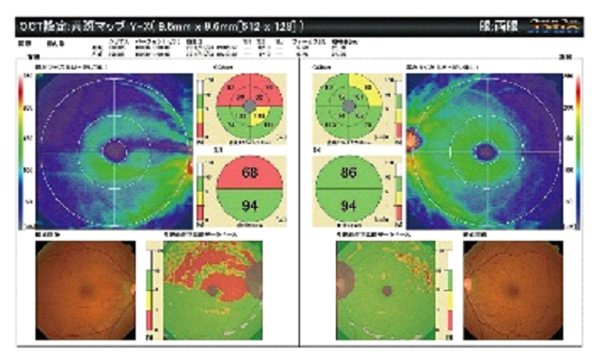 神経の欠損が
神経の欠損が
カラーで明確に表示
眼底写真撮影&眼底検査
目の底(眼底)にある視神経乳頭の形状や神経線維の状態を診ます。健診や人間ドックで要精密検査項目の「視神経乳頭陥凹の拡大」や「神経線維層欠損」を診ることができます。視野異常は神経の障害によって起こるので、眼底検査により障害の箇所や程度が分かります。
写真はデジタル撮影により高倍率で観察でき、より詳細な変化が確認できます。眼底検査では、特殊なレンズを使う事により立体的に診る事ができます。-
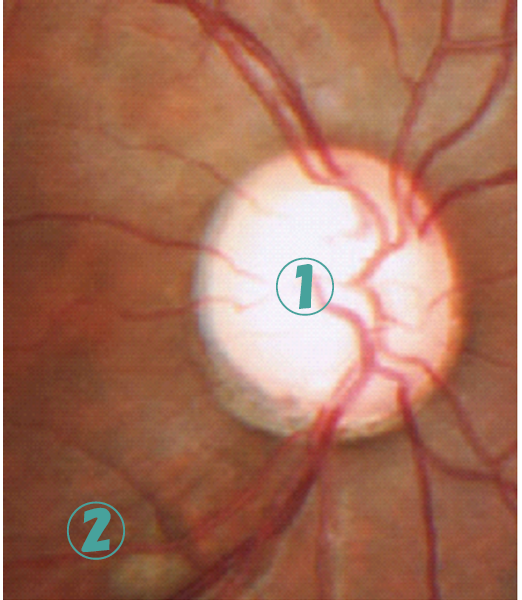 緑内障の眼底
緑内障の眼底
①視神経乳頭陥凹の拡大
②神経線維層欠損
視野検査
見えている範囲(視野)を測定する、重要な検査です。緑内障の重症度判定と経過観察を行います。日常は両目で見ているため気付くことが難しい視野異常を、片目ずつ検査することで発見することができます。
通常は、自動視野計による静的視野検査を行います。視力が低下している方・視野異常が高度の方・ご高齢にて静的視野検査が困難な方は、動的視野検査を行います。-
 静的視野検査機器
静的視野検査機器
 動的視野検査機器
動的視野検査機器
治療:頻度の多い「原発緑内障」の治療を示します。
「慢性タイプ : 原発開放隅角緑内障・正常眼圧緑内障」
- 点眼薬
- 唯一確実な効果のある治療は「眼圧を下げる治療」です。まず最初は、レーザーでもなく手術でもなく点眼治療です。眼圧の値や重症度によって点眼が異なり、状況によって点眼を変更追加します。視野異常が治ることはありませんので、ずっと点眼し続けることが重要です。
- レーザー
線維柱帯形成術 -
点眼治療をしても目標の眼圧に下降しなかった場合、隅角のもっと奥(線維柱帯)の機能を上げるためにレーザーをします。低いエネルギー照射で効果の出る「選択的レーザー線維柱帯形成術」が主流です。
- 手術(濾過手術・流出路再建術・低侵襲緑内障手術)
- 上記治療でも目標の眼圧に下降しない場合や視野が悪化する場合は、手術が必要です。手術の合併症も多いため、治療の順番としては最終選択となります。
「急性タイプ:原発閉塞隅角緑内障・原発閉塞隅角症疑い」
- レーザー虹彩切開術
- 慢性タイプと違い、点眼を使っても眼圧の急上昇は予防できないため、虹彩にレーザーを照射します。
「原発閉塞隅角症疑い」の方は自覚症状がないわけですが、- 内科からの検査薬・治療薬で「緑内障禁忌」薬を使用
(内視鏡検査薬、風邪薬・睡眠薬・アレルギー薬など) - 飛蚊症検査や眼底疾患のために散瞳薬が必要
の場合に適応になります。 - 内科からの検査薬・治療薬で「緑内障禁忌」薬を使用
- 手術(周辺虹彩切除術・隅角癒着解離術)
- 緑内障発作時はレーザー治療が不可能のことが多く、緊急手術として周辺虹彩切除術・隅角癒着解離術を行います。
一度失った視野は元に戻りません。症状が出る頃には病気として進んでいることが多く、早期発見・治療が重要です。まずは受診して目の状態を確認しましょう。
そして緑内障と診断されたら、定期的に通院し眼圧や視野の状態を確認し続けましょう。人生100年の時代、視野をできるだけ長い期間維持することが大事です。
緑内障の疑いとは?
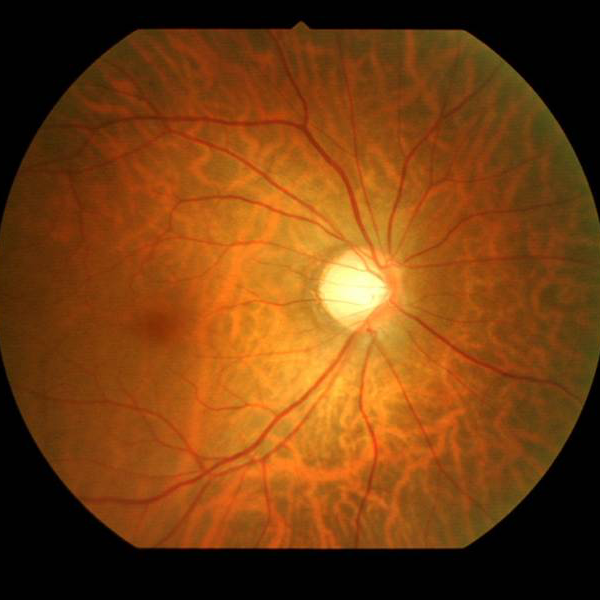
眼底検査にて緑内障の変化があっても視野が正常の状態で、以前は「緑内障の疑い」といわれていましたが、今はPreperimetric glaucoma(PPG)と呼んでいます。
近年、光干渉断層計(OCT)の進歩で視神経の変化が詳細に撮影されるようになり、極早期の緑内障をみつけることが可能になりました。治療は、眼圧・OCTの所見・年齢・家族歴・近視などの危険因子をふまえ、総合的に判断します。





